不育症の診断と治療
不育症とは

妊娠はするが、流産や死産を繰り返して元気な赤ちゃんが得られない状態を不育症といいます。一般に100人が妊娠すれば、残念ながら10~15人は流産してしまいます。流産の原因の多くは胎児側にあり、50~70%は胎児の染色体異常によるといわれています。ほとんどの染色体異常は偶発的なもので、これが繰り返されることはまれであるため、流産を繰り返す場合はこれ以外の理由、母体側や父親側あるいは両親(夫婦間因子)に原因があることが多いのです。
不育症の定義からすると、流産回数の定義はありません。一般的に流産を3回以上繰り返す場合を習慣流産といい、これが不育症とほぼ同義語として使われています。したがって、流産を3回繰り返したら不育症の検査をすることをお勧めします。
しかし、2回だけの流産歴でも系統的検査を行うと60%以上の人に何らかの異常が見つかるとする報告もあり、2回流産を繰り返した時点でも、場合によっては検査を始めることを勧めています。また、原因不明の10週以降の流産や死産(胎内死亡)を起こした場合も、抗リン脂質抗体症候群などが原因であることもあり、検査をお勧めしています。
不育症外来はこうした悩みをもつ夫婦に対して、原因の究明・診断・治療を行っています。
不育症の検査
不育症の原因は多岐にわたっています。系統的なスクリーニング検査が必要となってきます。当院では、必要に応じて以下の検査を行っております。
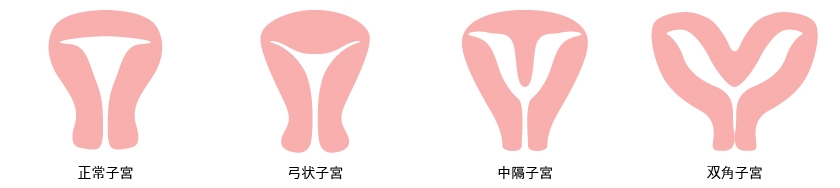
① 子宮形態異常
子宮形態異常には、中隔子宮、双角子宮、単角子宮などの先天的な形態異常と子宮粘膜下筋腫、子宮腺筋症、子宮腔癒着症(アッシャーマン症候群)などの後天的な形態異常があり、いずれも不育症のリスク因子と考えられています。特に中隔子宮は初期流産の相対リスクが2.65倍とする報告もあります。
子宮形態の評価は、3D超音波断層法、子宮鏡、MRIで行います。
② 抗リン脂質抗体症候群
抗リン脂質抗体症候群は、自分の細胞表面にあるリン脂質という部分に対して抗体(自己抗体)を作って、攻撃してしまう自己免疫疾患です。抗リン脂質抗体があると血栓形成傾向、炎症を起こすことにより流産・死産を来すと考えられています。
検査項目
LAC(dRVVT、APTT、リン脂質中和法)、抗カルジオリピン抗体IgG、IgM、抗β2GPⅠ-IgG抗体、抗PE抗体IgG、IgM、抗PS/PT(プロトロンビン)抗体
③ 染色体異常
不育症のご夫婦の約5%に染色体異常を認めると報告されています。
代表的なものとして、染色体の遺伝情報のある部分の構造的な変化がある均衡型相互転座やRobertson型転座が挙げられます。転座保因者の方の遺伝情報には過不足がないため生活する上で問題は生じませんが、卵子や精子の遺伝情報には過不足が生じやすくなるため流産の原因になります。
治療法はありませんが、染色体転座保因者における自然妊娠での累積生児獲得率は約70%とかなり高いこともわかっています。現在は、日本産科婦人科学会主導の着床前胚異数性検査(PGT-A)を行える場合があります。
検査項目
染色体検査Gバンド法(妻、夫)
④ 内分泌代謝異常
甲状腺機能異常や糖尿病は流産の原因となる可能性があります。
血液検査で確認することができますので、異常が見つかった場合は内分泌内科の専門医療機関にご紹介させて頂きます。安定した状態で妊娠して頂くことで流産リスクを下げることが期待できます。
検査項目
TSH、FT4、TPO抗体(抗サイログロブリン抗体)、血糖、HBA1c、PRL
⑤ 血液凝固異常、血栓性素因
血液を固める力の異常があると、主に血栓(血の塊)ができやすくなります。
この血栓が胎盤内で起こると、胎児への血流が低下し、流産や早産、胎児発育不全、妊娠高血圧症候群を引き起こすと考えられています。
検査項目
APTT、PT INR,第Ⅻ因子、fibrinogen、アンチトロンビン、ProteinC(抗原、活性)、ProteinS(抗原、活性)
⑥ 同種免疫異常
母親にとって父親の抗原(遺伝子)を併せ持つ胎児を異物と認識し、これを排除してしまうタイプの流産があると考えられており、これを同種免疫異常による流産といいます。いろいろな検査法が提唱されていますが、どれも研究段階の検査です。
検査項目
NK細胞活性、Th1/Th2など
⑦ その他
不育症にはまだまだ分かっていないことが多く、研究的な検査も多く行われているのが現状です。しかし、その多くが不育症との因果関係が不明のものや結果の評価ができず治療に結びつかないものがほとんどです。当院では、そのようないわゆるエビデンスのない検査は行なっていませんが、必要に応じて適宜上記以外の検査を追加することがあります。
不育症の治療
不育症の原因に応じ、以下の治療法をご提案します。
- 低用量アスピリン療法
- ヘパリン療法
- 子宮形態異常に対する内視鏡的治療
- TLC(Tender Loving Care)
低用量アスピリン療法
“抗リン脂質抗体”とよばれる自己抗体により引き起こされる、抗リン脂質抗体症候群や血液凝固異常の方は、絨毛間腔(胎盤の母体血液から酸素や栄養のやりとりをする場所)における血栓形成の亢進によって血液循環が障害され、胎児に酸素や栄養が行き渡らなくなり、胎児死亡・流産、妊娠高血圧症候群などが起こり易くなると考えられています。
こうした病態に対して、解熱鎮痛剤として汎用されているアスピリンが使用されます。 このアスピリンを低用量(40~100mg/日)で服用すると、抗凝固作用があることがわかっています。そのため心筋梗塞や脳梗塞といった患者さんの血栓予防に使用されています。1980年代後半には、抗リン脂質抗体症候群による流産を繰り返している妊婦さんに低用量アスピリン服用の効果があると報告されていますが、抗リン脂質抗体症候群や血液凝固機能異常の不育症の患者さんは、心筋梗塞や脳梗塞の患者さんほど多くは無いため、大規模な調査結果がなく、不育症に対するアスピリンの効果が科学的に立証されているとはまだいえません。
一方、副作用が少ないということや実際に抗リン脂質抗体症候群で有効であるという報告は多く、特にヘパリンとの併用で有効性が実証されていることなどから、当院では抗リン脂質抗体が陽性の方や血液凝固機能異常の方には低用量アスピリン療法を推奨しています。
なお、現在のところ低用量アスピリン(バファリン81、バイアスピリン)の不育症に対する保険適応はありません。
1 治療の方法
排卵後の高温期に入った時点から低用量アスピリン服用を開始し、妊娠28~35週まで継続します。
2 服用上の注意点
- 以下の方は服用できません
① 本剤の成分又はサリチル酸系製剤に対し過敏症の既往歴のある方
② 消化性潰瘍のある方
③ 出血傾向のある方
④ 重篤な血液の異常のある方
⑤ アスピリン喘息又はその既往歴のある方 - 胎児に対する影響
薬剤添付文書には出産予定12週以内の妊婦さんに使用すると胎児動脈管早期閉鎖につながる恐れがあると記されていますが、現時点で低用量アスピリンの服用で重篤な影響がでたとの報告はありません。また海外の大規模な疫学調査では、妊娠中のアスピリン服用と先天異常児出産の因果関係は否定的です。
ヘパリン療法
厚労省不育症研究班(平成20~22年度)の調査では、抗リン脂質抗体症候群はわが国の不育症の原因で最も多いことが分かっています。抗リン脂質抗体陽性の方を対象に、妊娠予後の改善を目的とした“低用量アスピリン、ヘパリン併用療法”が行われています。
抗リン脂質抗体症候群では、血栓ができやすく、絨毛(将来胎盤になる組織)の発育が阻害され流産や死産が起こるといわれています。また、血栓ができやすい体質(血栓性素因)の人も流産や死産を起こしやすいことが分かってきました。こうした原因による不育症に対して、抗血栓療法が行われるようになり、低用量アスピリンに抗凝固薬であるヘパリンを併用した治療に関する研究調査が行われ、低用量アスピリンのみでは生児を得る確率が50%以下であったのに対し“低用量アスピリン・ヘパリン併用療法”を行った場合には奏功率が70~80%であった事が報告されています。
抗リン脂質抗体症候群などの血栓性素因を有する妊婦さんに対するはヘパリンの在宅自己注射療法に保険が適用されることになりました。
※なお、低用量アスピリン療法は抗リン脂質抗体症候群などに対して保険適応はありません。
1 治療対象
1)抗リン脂質抗体症候群合併妊娠
産科臨床所
- 3回以上の連続した原因不明の10週未満の流産(習慣流産)
- 34週以前の重症妊娠高血圧症腎症、子宮内発育遅延児出産の既往
- 妊娠10週以降の原因不明流産・死産
のいずれかがあり、
検査所見
- ループスアンチコアグラント
- 抗カルジオリピン抗体(IgG,IgM)
- 抗β2GPI抗体
のいずれか1つ以上が陽性(一定の基準値以上が2回以上陽性)を満たす場合を抗リン脂質抗体症候群といいます。
2)その他の血栓性素因
- 先天性アンチトロンビン欠損症
- プロテインC欠乏症
- プロテインS欠乏症
などの血栓性素因のある妊婦さん。
3)抗PE(フォスファチジルエタノラミン)抗体陽性例
不育症の原因検索で調べられる抗PE抗体は抗リン脂質抗体の一種ですが、抗リン脂質抗体症候群の分類基準には入っていません。しかし、抗PE抗体価が高力価であったり、他の血栓性素因(凝固第XII因子欠乏症など)が合併していたりする場合、ヘパリン療法を行う場合があります。
4)抗リン脂質抗体症候群分類基準を満たさないが、ヘパリン療法を行った方がよいと判断される場合
例えば、流産回数が2回であるが抗カルジオリピン抗体の抗体価が非常に高い場合や、流産回数が3回だが抗体価が基準値より低い場合などは、抗リン脂質抗体症候群分類基準は満たさないが、ヘパリン療法を提案する場合があります。
2 治療方法
排卵後、高温期に入った時点で低用量アスピリンの連日服用(バイアスピリン100mg/日またはバファリン81mg/日)を開始し妊娠28もしくは35週まで継続します。又、超音波診断にて子宮内妊娠が確認された時点よりヘパリンカルシウム5000単位×2回/日皮下注射)を開始します。
この治療が必要な方は、不育症専門「竹下レディスクリニック」をご紹介させて頂きます。
3 副作用
① ショック・アナフィラキシー様症状
ショック、アナフィラキシー様症状が起こることがあるので、観察を十分に行い、血圧低下、意識低下、呼吸困難、チアノーゼ、蕁麻疹等の異常が認められた場合には投与を中止し、適切な処置を行います。
② 出血
脳出血、消化管出血、肺出血、硬膜外血腫、後腹膜血腫、腹腔内出血、術後出血、刺入部出血等重篤な出血があらわれることがあるので、観察を十分に行い、異常が認められた場合には本剤を減量又は中止し、適切な処置が必要となります。
③ ヘパリン起因性血小板減少症(HIT)
ヘパリン投与後に著名な血小板減少が現れるヘパリン起因性血小板減少症(HIT)といわれる副作用があります。著明な血小板減少と脳梗塞、肺塞栓症、深部静脈血栓症等の血栓症を伴うヘパリンの副作用で最も怖いものですが、幸いなことにわが国で妊婦に対して行ったヘパリン療法では現在のところ重篤なHITは報告されていません。これを疑う症状を認めた場合には、投与を中止し、適切な処置を行います。
④ 胎児への影響
妊娠初期に投与しても催奇形性はなく、胎盤が完成されてからは胎盤がバリアとなり赤ちゃんには移行しないと考えられています。
⑤ その他
ヘパリンの長期投与による副作用として骨量の減少が挙げられますが、一時的なもので、中止後に回復します。 一過性に肝酵素(AST、ALTなど)が上昇することがあります。多くは投与開始後1カ月ほどで落ち着きます。
副作用は一旦起これば大事に至ることがあるので、症状への注意は必要です。また、ヘパリン治療中は血液凝固系検査による十分なモニタリングを行います。
子宮形態異常に対する内視鏡的治療
- 子宮形態異常による不育症
- 子宮鏡下中隔切除術
1 子宮形態異常による不育症
流産の原因になる子宮形態異常には、中隔子宮、重複子宮、双角子宮、単角子宮などの先天的なものと子宮粘膜下筋腫、子宮腺筋症やアッシャーマン症候群などの後天的なものがあります。特に、中隔子宮は流産率が高いといわれており、流産を繰り返す場合には手術療法の対象になると考えられています。子宮形態異常自体は妊娠にとっては問題になることもありますが、日常生活に影響を与えることはほとんどありません。手術療法には開腹手術と内視鏡手術があります。内視鏡(子宮鏡)手術は低侵襲で美容的にも優れ、術後の社会復帰も早いことから、現在は内視鏡(子宮鏡)手術が主流となっています。
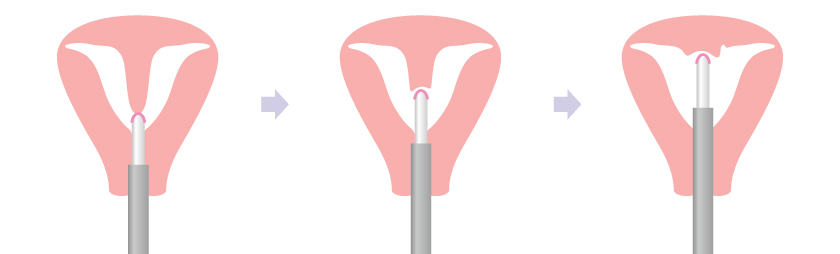
2 子宮鏡下中隔切除術
中隔子宮と診断された場合に行われる手術です。子宮内に細いカメラ(子宮鏡)を挿入し、子宮内腔を観察しながら中隔を電気メスで切除します。術後には子宮内腔の癒着予防にホルモン療法等を行うことがあります。術後の経過にもよりますが、術後約3か月で妊娠許可となります。
上記手術は、連携施設である日本医科大学付属病院へ紹介し手術を受けていただくことができます。日本医科大学付属病院では2006年~2016年の間に74例の子宮鏡下中隔術が行われ64例が不育症症例であり、手術後の赤ちゃんの獲得率は88.7%と非常に高い結果となっております。
TLC(Tender Loving Care)
TLCは、「やさしさに包まれるような精神的ケア」という意味になります。
反復流産の既往があると、妊娠しても喜べずかえって不安が募る毎日を過ごしている場合が多いものですが、そんな不安を少しでも和らげるため、妊娠のごく初期(胎嚢が見えるあたりから)から1週間に1回程度、診察をさせていただくことをTLCとよび、特別な薬を使うわけではありませんが、赤ちゃんが産める確率が高まったという科学的データも出ています。