当院の体外受精
治療の特徴
保険でも自費でも
患者さま自身の自然なホルモンを最大限活かした
自然・低刺激周期体外受精
 当院では、保険周期でも自費周期でも患者さまご自身のホルモンを最大限活かした自然・低刺激周期の体外受精を主に行っています。できる限り薬剤を減らし自然に近い状態で治療ができる為、安心して治療に臨んでいただけます。また、からだにやさしく安全であるだけでなく、治療を始めたその月から最短で妊娠できる可能性もある効率的な治療法でもあります。
当院では、保険周期でも自費周期でも患者さまご自身のホルモンを最大限活かした自然・低刺激周期の体外受精を主に行っています。できる限り薬剤を減らし自然に近い状態で治療ができる為、安心して治療に臨んでいただけます。また、からだにやさしく安全であるだけでなく、治療を始めたその月から最短で妊娠できる可能性もある効率的な治療法でもあります。
一方、常に1回の治療で妊娠していただけるように治療に臨んでおりますが、たくさんの排卵誘発剤を用いる高刺激法を含めいかなる治療法を選択したとしても残念ながら複数回治療を要する場合があるというのも現実です。
ただし、高刺激法で生理的な範囲を超えた卵巣刺激により卵胞を発育させると、ホルモンバランスの乱れにより次周期以降の卵子発育にも影響が残ってしまう可能性があります。
その為、あなたの体に眠っているまだ見ぬ赤ちゃんになれる卵子が、長い年月を経て眠りから覚め、最高の状態で排卵日を迎えるためには、ホルモンバランスを乱さない自然に準じた治療で卵巣を良い状態に保っておく必要があると考えています。
 女性は本来、何百個の卵子の中からただ一つの卵子を選んで排卵させ妊娠する『自然のちから』をもっています。自然周期採卵でも大きくなった卵胞から得られた卵子が、最も妊娠が期待できます。実際、採卵した卵子1個あたりの出産率は、自然周期で得られた卵子だと平均18%程度であるのに対し高刺激で得られた卵子の場合4~6%程度に留まると報告されています。(文献 1,2,3)
女性は本来、何百個の卵子の中からただ一つの卵子を選んで排卵させ妊娠する『自然のちから』をもっています。自然周期採卵でも大きくなった卵胞から得られた卵子が、最も妊娠が期待できます。実際、採卵した卵子1個あたりの出産率は、自然周期で得られた卵子だと平均18%程度であるのに対し高刺激で得られた卵子の場合4~6%程度に留まると報告されています。(文献 1,2,3)
しかし、この『自然のちから』を発揮するには、最適なホルモンバランスが必要であり、残念ながら卵巣内の卵子の数の減少に伴うホルモンバランスの乱れから『自然のちから』を発揮できず、よい卵子を排卵できづらくなっている患者さまもいらっしゃいます。
こういった患者さまの問題は、『良い卵子がない』わけではなく、『自然のちからを発揮できていない』ことだと我々は考えています。
治療が、自然に近づけば近づくほど最適なホルモンバランスを整える事が重要ですが、時間を要する場合もあるため、より効率よく妊娠して頂くためには、『自然のちから』を発揮できない周期にも良い卵子を効率よく獲得する必要があります。そのために当院ではレトロゾール(薬剤名:フェマーラ)を主に、クロミフェンといった内服薬で必要最低限の排卵誘発を行い、主席卵胞を中心に、中~小卵胞からもしっかり採卵を行う低刺激周期治療を行っております。
当院は、年間2万件以上の自然周期体外受精を行う加藤レディスクリニックと技術提携し、その膨大なデータを基に当院独自の工夫を加えた自然・低刺激周期体外受精を行なっています。
1) Fertil Steril 2009;91(4):1061-6
2) Human Reprod. 2017; 32(4):853–859
3) Fertil Steril 2017 ;107(5):1232-1237
薬剤使用は、自然で足りない部分だけ
当院では、自然もしくは卵巣への刺激を最小限にした体外受精をおこないます。それは、刺激が少なければ少ないほど体にやさしく、卵巣にも影響が残りにくいからです。
また、ホルモンバランスの乱れから排卵誘発剤を要する場合も、自然のちからを発揮するために足りない部分のみ補い、過不足ない理想的なホルモンバランスを目指してゆきます。
一貫した方針に基づいた治療を患者様に提案・相談の上、進めます
一貫した方針に基づいた治療を、患者様ごとに異なる治療経過を踏まえ、提案・相談した上で進めて参ります。
診察を担当した医師ごとに治療方針が変わり、患者様を不安にさせてしまうことや治療の質が落ちてしまうことが無いよう心がけております。
365日(ビル停電日除く)、土日祝日問わず採卵できる診療体制
自然周期で効率よく妊娠を目指す場合には必須の条件だと考えています。
理想的なホルモンバランスで育った卵子を最適なタイミングで迎えるため妥協はしません。
土曜、日曜、祝日も年中無休(ビル停電日除く)で診療を行える体制を整えています。
治療のスケジュール
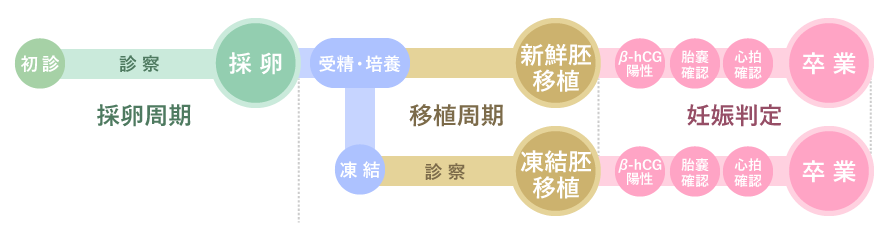
採卵周期
卵胞期管理
体外受精は、まず卵胞期の管理から始まります。
良好な卵子を得るためには、卵子が卵巣の中で成熟していく過程を重視しなければなりません。卵子の成熟に必要な期間は非常に長く、最後の2ヶ月間が特に重要となります。この間の卵子の成熟が乱されないように、私たちはできるだけ薬を少量に抑え、本来体内に存在しないホルモンであるhCGに関連した製剤を使用せず、自然に近い状態で排卵を促す独自の治療法を取り入れています。

医師による問診と内診、血液検査の結果で治療方針
が決定します
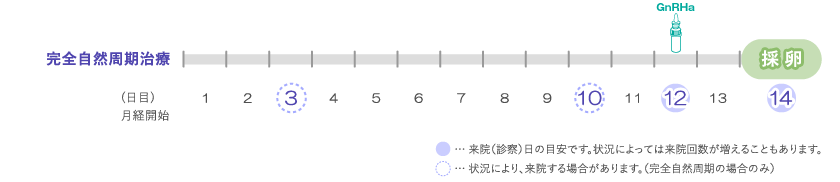
完全自然周期
月経3日目から排卵前までの薬を一切使用せず、排卵直前に卵胞が十分に成長したらGnRHa 点鼻薬(下垂体ホルモン放出ホルモン作動薬、商品名:スプレキュア、ブセレキュア)により卵子の最終的な成熟(排卵しても良い状態にすること)を誘起し、育った主席卵胞を軸に採卵を予定します。
この方法は、月経周期がある方であれば適応となります。
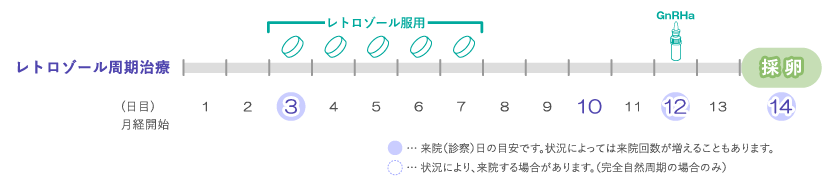
レトロゾール(フェマーラ)周期
2022年4月よりレトロゾールが排卵誘発剤として保険で承認されました。レトロゾール周期は薬剤を用いる治療法の中で、最もマイルドな排卵誘発効果を促す薬剤となります。レトロゾールは卵胞ホルモン(エストロゲン)産生を阻害する作用があると同時に、FSH(卵胞刺激ホルモン)などの卵胞を育てるホルモンに対する卵胞自体の反応を良くする働きがあるため、FSH分泌が少ない場合でも、卵胞の発育や成熟が促される一方、卵巣を直接刺激する働きはないので、多くの卵胞が発育することがなく、体への負担が少なくて済みます。また、エストロゲン増加が過剰になりにくい為、生理的なホルモンバランスを保ったまま治療を行えます。そのため完全自然周期より獲得成熟卵の増加が期待できます。また、多数の卵胞を大きくする作用はないためクロミフェン周期よりやさしい方法とも考えられます。翌周期以降の卵胞発育に対する影響も少ない薬剤ですので、妊娠に至らなかった場合でも連続周期での治療が可能となります。 レトロゾールは月経3日目より3~5日間程度内服し、必要に応じて途中から少量のFSH製剤を併用し最適な卵胞サイズ、ホルモン値に達した時点でGnRHa点鼻薬で排卵誘起し採卵します。
レトロゾールは保険適用になり使用しやすくなりました。ただし、完全自然周期に近く排卵コントロールに注意が必要です。エストロゲン値も低めに出るため上手に使用していくには経験とコツが必要となります。当院では開院以来10年以上、排卵誘発の第一選択薬として約15,000周期の治療をレトロゾール周期で行ってきた知見がありますので、安心してご相談ください。
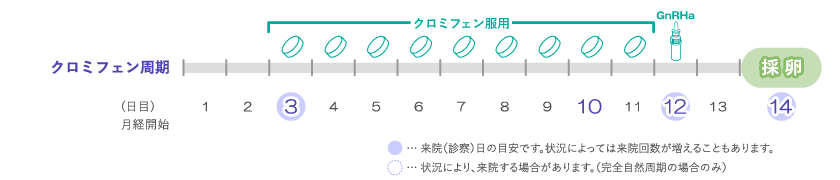
クロミフェン周期
完全自然周期にクロミフェンを加えることにより、排卵のコントロールが可能になり、複数の卵胞の発育が見込め、採卵率が向上します。
月経3日目からクロミフェンを使用して自然排卵を抑制するとともに、必要に応じて途中から少量のFSH製剤を併用し、からだが選択してくれた卵子を必要数だけ育てるようにします。排卵誘起は完全自然周期と同様にGnRHa 点鼻薬を使って行います。使用する薬剤の種類を考慮した上で量を極力少なくし、良い卵子を作ろうとする患者様自身の力を最大限に利用した、からだにやさしく、自然の摂理にかなった体外受精の方法です。
調整周期
乱れた月経周期を修復し、本来の状態に整える治療です。
排卵誘発剤の使用やホルモンバランスの乱れにより、良好卵子の採取が難しいと判断された患者様が対象となります。このような方では前周期の古い卵胞が残り(遺残卵胞)、新しい周期の卵胞より早く成長してしまうため、採卵しても変性卵や空胞が多くみられます。遺残卵胞がある周期は良好卵を中心とした周期になりませんので、乱れたホルモンバランスを修復し正常な月経周期に戻す調整周期が必要となります。
調整周期では、黄体期や次の月経周期にピルを投与して遺残卵胞を一掃し、卵巣状態の改善と本来のホルモンバランスの回復を目指します。この方法により良好卵の回収率の向上が期待できます。
採卵・採精
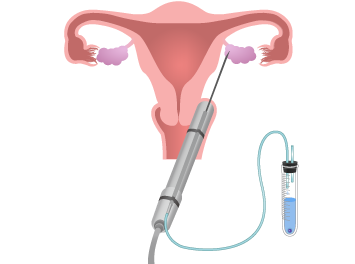 排卵直前まで発育した卵胞内の卵子を採卵針で取り出します。通常、数分で終了します。
排卵直前まで発育した卵胞内の卵子を採卵針で取り出します。通常、数分で終了します。
一方、精子は採精室にて採取します。
射出精液中に精子がいないときは、精巣上体または精巣から直接精子を手術的に取り出すことになります。
詳しくは男性不妊のページをご覧ください。
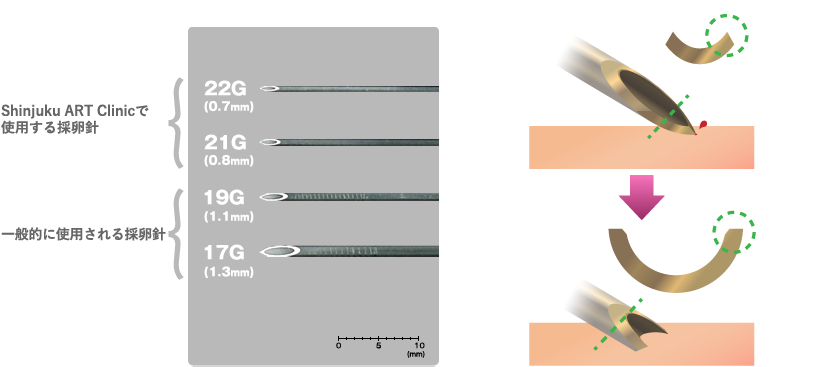
クリニック独自の採卵針
私たちは1999年より採卵針の独自開発を行い、現在は以前の採卵針(17ゲージ)に比べ、痛みを約2分の1に抑えるように先端に工夫を施した細い採卵針(21または22ゲージ)を用いた採卵を行っています。針の先端部分の刃は特殊な加工をしており、組織へのダメージを最小限に抑えるように工夫されています。
この採卵針は痛みや出血も軽度なため、採卵のための全身麻酔は必要ありません。また、からだに大きな負担をかけませんので、採卵終了後の安静時間は15分程度で当日帰宅が可能です。
受精・培養・凍結保存
卵子と精子の準備ができたら、次は受精です。
卵子に多数の精子を振りかけて受精させる「体外受精」か、1個の精子を直接卵子に注入する「顕微授精」を行います。精子の量が少ない場合は顕微授精となりますが、それ以外にも精子の奇形率、運動率、過去の治療歴、卵子の状態などの状況や患者様の希望を踏まえて決定します。
受精した卵は体外で培養し、分割胚または胚盤胞まで発育させ、子宮に戻します。
顕微授精法(ICSI)
1. IMSI (Intracytoplasmic Morphological Sperm Injection)(先進医療として施行可)
顕微鏡下で精子を直接卵の中に注入していく方法を顕微授精(ICSI:Intracytoplasmic Sperm Injection)といいます。
精子の数が少ない、運動性が低い、C-IVFで受精しない場合などに用いる媒精法です。
当院では、通常より高倍率 (1000倍以上) で精子の形態を詳細に観察し、形態的に良好な精子を選択し、顕微授精に用いる卵細胞質内高倍率下精子選択注入法 (intracytoplasmic morphological sperm injection: IMSI) を行っています。

2. PICSI(Physiological Intracytoplasmic sperm Injection)(先進医療としても施行可能)
成熟した精子はヒアルロン酸に結合する特性があり、その特性を利用して精子を選別してICSIを行う方法です。成熟度の高い精子ほど、DNAにダメージを受けにくいこと(DNAfragmentarionが低い)が明らかとなっています。
当院ではIMSIと組み合わせて、より厳密な精子選別を行っております。
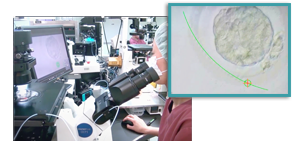
3. 紡錘体可視化ICSI
当院では、紡錘体(遺伝情報をもつ染色体を含む細胞小器官)可視化装置を用い、紡錘体の有無と位置を確認してから顕微授精を行っています。
下の写真のように紡錘体を可視化することで卵が遺伝子的に成熟しているか否かを確認することが出来ます。また紡錘体を避けて顕微授精を行うことが可能になるため紡錘体の損傷を防ぐことが出来ます。

胚盤胞培養(Blastocyst Culture)
受精した後、受精卵が着床前の胚盤胞の状態になるまで、体外で5~7日間培養します。
胚盤胞まで発育しないこともありますが、胚盤胞移植まで至れば着床率は初期胚移植より高く期待できます。特に卵管性の異常のある方や初期胚移植で妊娠に至らなかった方には極めて有効です。
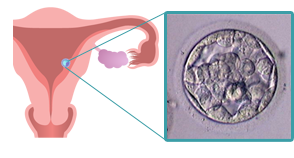
アシステッドハッチング
アシステッドハッチングとは、受精卵が着床しやすいように透明帯を取り除く技術です。
当院のアシステッドハッチングは、着床率を上昇させるために、透明帯をすべて取り除きます。それは、一部に穴を開けたり薄くしたりするよりも、すべて取り除くことで着床率が明らかに高まるからです。
ガラス化凍結法(クライオトップ法)
受精卵を凍結させる従来の保存方法から、飛躍的に受精卵の生存率を上昇させたのが「ガラス化凍結法(クライオトップ法)」です。
当院が開発したこのクライオトップ法により、安全で保存期間にかかわらず胚へのダメージがなく、ほぼ全例、生存させることが可能となりました。
こうした凍結技術の発達により、余った胚を次の周期以降に活用することはもちろん、採卵周期の胚盤胞を一旦凍結保存し、次周期以降に移植することで、妊娠率が飛躍的に向上しました。

移植周期
胚移植
 体外で育てた胚を子宮に戻すことを「胚移植」といいます。
体外で育てた胚を子宮に戻すことを「胚移植」といいます。
まず、胚移植に必要な時間は5~10分ほどです。通常はカテーテルという細い管を用いて超音波画像を見ながら移植を行います。また、子宮の入り口からカテーテルが入りにくい方には、針で移植する方法もあります。
当院ではこの2つの方法を使い分けて、子宮の底部に確実に胚を移植します。何らかの理由で子宮内膜に問題がある場合は受精卵を凍結保存し、子宮内膜が良好な周期に移植します。
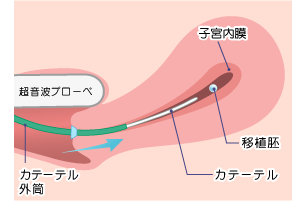 当院の胚移植は、経膣下超音波ガイド法にて行います。従来の経腹下の超音波では、膀胱に尿をためる(膀胱充満)必要があるため2人の術者が必要でしたが、経膣下では膀胱充満が不要となり、1人での施術が可能です。
当院の胚移植は、経膣下超音波ガイド法にて行います。従来の経腹下の超音波では、膀胱に尿をためる(膀胱充満)必要があるため2人の術者が必要でしたが、経膣下では膀胱充満が不要となり、1人での施術が可能です。
医師は経膣下超音波による鮮明な映像を常にモニターしながら、独自に開発したカテーテルを用いて、最適な位置へ確実に胚を移植します。
 当院では独自に2フレンチ(従来の2分の1以下の太さ)のカテーテルを開発し、素材も従来の硬いもの(テフロン)から非常に柔らかいもの(シリコン)に変更しました。操作性と柔らかさの間には相反する関係があり、通常カテーテルには一定以上の硬さが要求されるのですが、これを独自の技術開発で解決しました。
当院では独自に2フレンチ(従来の2分の1以下の太さ)のカテーテルを開発し、素材も従来の硬いもの(テフロン)から非常に柔らかいもの(シリコン)に変更しました。操作性と柔らかさの間には相反する関係があり、通常カテーテルには一定以上の硬さが要求されるのですが、これを独自の技術開発で解決しました。
単一胚移植
 1回の移植に1個の胚だけを移植する方法を単一胚移植と呼びます。
1回の移植に1個の胚だけを移植する方法を単一胚移植と呼びます。
多胎妊娠は母体への身体的リスクが大きいため、2009年に日本産科婦人科学会より原則単一胚移植を行うべきとの見解が出されました。
当院では基本的に単一胚移植を行っております。
自然周期胚移植
排卵後の安定したホルモンバランスのもとで胚移植を行なう方法です。
ホルモン補充周期(HR周期)胚移植
 自然排卵が困難な場合や排卵後のホルモン分泌が不良の場合は、ホルモン補充周期での胚移植を行います。
自然排卵が困難な場合や排卵後のホルモン分泌が不良の場合は、ホルモン補充周期での胚移植を行います。
ホルモン剤を補充することにより、理想的なホルモン値にコントロールし着床に最適なタイミングで胚移植を行なう方法です。
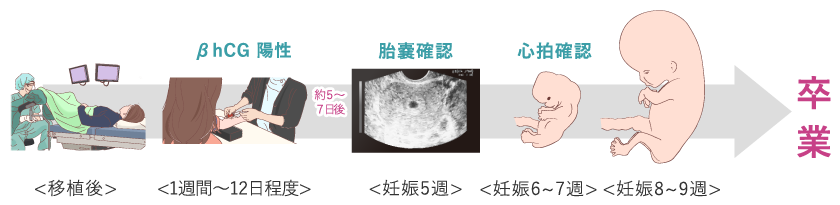
妊娠判定
胚移植後は定期的に来院し、子宮に戻された胚が無事に着床、発育しているかを確認します。
着床とは受精卵が子宮内膜に入り込むことを言い、この着床の瞬間から妊娠の期間が始まります。
まずホルモン検査による妊娠判定を行います。着床していれば、βhCGの値が陽性となります。
その後、妊娠5週前後に超音波検査(エコー)で胎嚢の確認を行い、妊娠6~7週で胎児の心拍を確認し、8~9週目に超音波検査で元気な赤ちゃんの姿が確認できれば、当院での治療は卒業となります。